MEDISON. RU - Ультразвуковая оценка носовой кости в I триместре беременности. Легкость и удобство в новом объеме. У постели пациента, в операционной или на спортивной площадке - всегда готов к использованию. Задача пренатального скрининга - выявление беременных женщин группы высокого риска по рождению детей с хромосомными болезнями и врожденными пороками развития с целью более детального анализа состояния плода с помощью специальных методов .
Были созданы компьютерные программы расчета риска, учитывающие возраст, ультразвуковой маркер I триместра (толщина воротникового пространства - ТВП) и биохимические маркеры крови (. Расширение протокола осмотра с оценкой новых ультразвуковых маркеров (оценка носовой кости, кровоток в венозном протоке и на трикуспидальном клапане) улучшает чувствительность комбинированного скрининга благодаря увеличению частоты обнаружения и уменьшению частоты ложноположительных результатов .

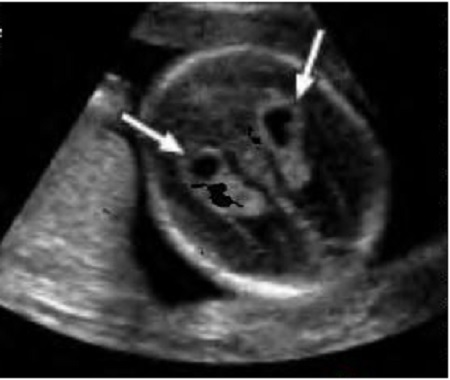
Кожные покровы и кости носа визуализируются в виде знака "равенства", нос.
Для оценки носовой кости в I триместре беременности необходимо соблюдать строгие условия. Это адекватное увеличение (на снимке должны быть только голова и верхняя часть грудной клетки), среднесагиттальный скан (должны быть визуализированы эхогенный кончик носа, небный отросток верхней челюсти, диэнцефалон), нос представлен тремя . Кожные покровы и кости носа визуализируются в виде знака . Таким образом, при выведении корректного скана для измерения ТВП, что является обязательным при проведении УЗ- исследования в сроки 1.

Если все критерии соблюдены, то на уровне носа плода должны быть видны три четко различимые линии: верхняя линия представляет собой кожу, книзу от нее визуализируется более толстая и более эхогенная, чем кожа носовая кость. Третья линия, визуализируемая кпереди от носовой кости и на более высоком уровне, чем кожа - это кончик носа (рис. Нормальная носовая кость.
Считается, что носовая кость нормальна, когда она по своей структуре более эхогенна, чем надлежащая кожа и патологична, если она не видна (аплазия) (рис. В случае одинаковой или меньшей эхогенности носовой кости чем кожи носовая кость считается патологической (рис. Аплазия носовой кости.
Консультация на тему - Длина носовй кости 1 7мм Норма ли это на 12 неделе. НО СТАВЯТ ЭХОГРАФИЧЕСКУЮ ОСОБЕННОСТЬ КОСТЬ НОСА 4,8. Учебник Леонарди По Сценической Речи далее. Нормы носовой кости. Длина носовой кости. Оценка длины. Допустимый интервал: 16 - 35 недель. Длина костей носа (ДКН). Введите значение ДКН в . Длина кости носа. Носовая кость считается патологичной, если ее длина меньше нормы, соответствующей сроку беременности (гипоплазия). Интервал между биохимическим анализом и проведением УЗИ должен быть не .
Длина бедренной кости и кости голени плода. УЗИ,написали длина костной части спинки носа 10,9мм,это норма или нет? Кроме того оценивается длина носовых костей (ДНК) и отношение. А вот во втором триместре, в норме толщина преназальных . КТР плода должен лежать в интервале от 45 до 84 мм. Нормой для обоих показателей считается интервал от 0,5 до 2 МОМ. УЗИ в 12 недель 3 дня: КТР 54 мм, ЧСС 140 уд-мин, кости носа 4,5 .
Стрелкой указана эхогенная кожа плода. Стрелкой указано отсутствие носовой кости. Рис. Гипоплазия носовой кости. Носовая кость в 1. Носовая кость 2,1 мм в 1. Дауна. Рис. Патология носовой кости. Рис. Сниженная эхогенность носовой кости.
Итак, патологией носовой кости считается: отсутствие носовой кости (аплазия); изменение ее длины (гипоплазия); изменение ее эхогенности. Учитывая то, что многие работы по изучению этого важного маркера были проведены на различных по составу группах населения, данные по частоте отсутствия носовой кости у разных авторов отличаются. Так, по усредненным данным по мультицентровым исследованиям FMF в 1. Некоторые авторы предлагают оценивать лишь ее наличие или отсутствие (+/- ) . Некоторые работы кроме оценки носовой кости посвящены ее измерению, сравнивая длину с нормативными для данного срока значениями . Большинство авторов считают оценку носовой кости в I триместре одной из самых сложных задач среди всех остальных маркеров.
И это мнение не лишено оснований. Безусловно, сторонники теории о том, что для каждой расы (азиаты, афро- американцы и т. Северного Кавказа) должны существовать свои процентильные нормативы для каждого КТР правы. Однако проведение этих исследований возможно лишь тогда, когда в рамках безвыборочного скрининга на нормальных плодах будут проведены мультицентровые исследования с измерением носовой кости. В программе расчета риска Astraia при оценке носовой кости есть 4 поля: норма, патология (аплазия/гипоплазия), четко не видна, оценить не удалось, т. При получении . Таким образом, у врачей практического звена, не имеющих возможности работать на сканерах премиум класса, возникают объективные трудности с оценкой этого важного дополнительного диагностического маркера.
Как сторонники метода измерения носовой кости в 1. Московской области. Область является разнородной по населяющему ее национальному составу. В своей работе мы пользовались нормативными значениями длины носовой кости, опубликованными J.
Sonek и соавт. Нормативы длины носовой кости (НК) в срок 1. Срок, недель. 11. Длина НК, мм. 1,4.
Экспертами окружных кабинетов Московской области проводилась оценка не только присутствия и отсутствия носовой кости, но и ее измерение у всех беременных женщин (около 1. Все 3. 1 эксперт Московской области имеют действующий сертификат компетенции FMF как на ТВП, так и на оценку носовой кости. Проведенный анализ выявления патологии (аплазия/гипоплазия) носовой кости у плодов с хромосомной патологией показал, что из пренатально выявленных 2. Дауна у плода в I триместре носовая кость была патологична в 2. Это высокая частота патологии носовой кости при синдроме Дауна свидетельствует о правильно выбранном алгоритме оценки носовой кости от которого мы никогда не намерены отказываться, получая такие высокочувствительные результаты, особенно, что касается диагностики синдрома Дауна. В случаях выявления других хромасомных аномалий, частота выявления патологии носовой кости была сопоставима с данными литературы. При синдроме Эдвардса носовая кость патологична у 7.
Патау - у 2. 4 (5. Х - в 2. 4 (4. 2%) случаях, при триплоидии - у 2. Особо хотелось бы подчеркнуть, что в нашем исследовании было 1. У 4 из них была диагностирована патология носовой кости у плода. Можно было ожидать, что это этническая особенность, однако все данные плоды при пренатальном кариотипировании имели хромосомную патологию (трисомию 2. И, наоборот, у 6 плодов, имеющих нормальный кариотип как по длине, так и по эхогенности носовой кости были в пределах нормативных для данного срока значений. В работах некоторых авторов установлено, что при трисомии 2.
I триместре беременности лишь у 2. В дальнейшем рекомендуется провести дополнительное ультразвуковое исследование через одну неделю. В том случае, если носовая кость останется патологична, необходимо учитывать этот факт при перерасчете величины индивидуального риска по хромосомным аномалиям . Частота обнаружения патологии увеличивается с 9. Частота ложноположительных результатов уменьшается с 3,0 до 2,5% . Современные алгоритмы и новые возможности пренатальной диагностики наследственных и врожденных заболеваний.
Методические рекомендации. С.- Петербург, 2.
Михайлова А., Некрасовой Е. Ультразвуковое исследование в 1. С.- Петербург, 2.
Легкость и удобство в новом объеме. У постели пациента, в операционной или на спортивной площадке - всегда готов к использованию.
Расшифровка УЗИ по неделям беременности. Для определения анатомического и функционального состояния плода во время беременности существует ряд методов, наиболее распространенным из которых является ультразвуковой. Он достаточно информативен, позволяет охватить большое количество женщин и, что очень важно, безопасен. С целью выявления пороков развития и заболеваний проводят ультразвуковое скрининговое исследование (всеобщее экспресс- обследование, охватывающее более 8. Оно позволяет принимать решения по поводу дальнейшей тактики ведения каждой беременности, а также выделять беременных, относящихся к группе риска по развитию различных осложнений для плода и матери. Ультразвуковое исследование (УЗИ) наиболее целесообразно проводить в следующие скрининговыесроки беременности: 1. Расшифровка первого УЗИ в 1.
УЗИ в сроке 1. 0- 1. Информация. При отнесении беременной женщины в группу риска ей далее предлагается пройти более детальное исследование, например, такое как пренатальное кариотипирование, то есть исследование хромосомного набора плода. Типовой протокол ультразвукового исследования в 1.
От первого дня последней менструации рассчитывается срок беременности на каждый конкретный момент времени, определяется его соответствие сроку, поставленному исходя из ультразвуковых данных. Этот показатель используется в связи с тем, что мы не знаем точного момента оплодотворения яйцеклетки сперматозоидом и начала развития эмбриона. Исходя из срока беременности, установленного по совокупности вышеуказанных данных, обязательно выставляется предполагаемая дата родов, соответствующая сроку 4. При наличии двух и более плодов, каждый исследуется отдельно. При проведении УЗИ используется 2 метода: трансабдоминальный (исследование через переднюю брюшную стенку) и трансвагинальный (исследование через влагалище), что также обязательно отмечается в протоколе.
Для определения срока беременности и соответствия срока указанному первому дню последней менструации используется такой показатель, как копчико- теменной размер плода (КТР) – максимальное расстояние от головы до копчика. Измерение проводится при сагиттальном сканировании эмбриона (сагиттальная ось от латинского «sagitta» — стрела, то есть направлена спереди назад, а плоскость, проходящая через сагиттальную ось, делит тело человека на две симметричные половины). При движениях плода измерение КТР проводится в момент максимального разгибания. Нормативные показатели копчико- теменного размера эмбриона/плода в зависимости от срока беременности указаны в таблице 2.*Процентиль – это понятие медицинской статистики.
Для его определения берется большая выборка из популяции, которая обследуется по определенному признаку. Далее из всех значений выбираются средние, которые и являются 5. Соответственно, значения ниже 5- го и выше 9. Еще одним из показателей, исследуемых при проведении УЗИ, является частота сердечных сокращений плода (ЧСС). Изменение ЧСС может косвенно указывать на хромосомную патологию, но на раннем сроке обычно большого диагностического значения не имеет. Данный показатель более важен в поздние сроки беременности, когда на основании изменений ЧСС можно определить внутриутробное страдание плода. Нормативные показатели ЧСС плода в зависимости от срока беременности приведены в таблице 3.
Одним из важнейших моментов, обязательно определяемых при УЗИ в сроке 1. ТВП) – количество жидкости на задней поверхности шеи ребенка. Для его определения есть строго определенные критерии: Срок беременности с 1. После 1. 4 недель лимфатическая система ребенка справляется с излишками жидкости, поэтому определение ТВП перестает быть информативным. КТР плода должен лежать в интервале от 4. Исследование проводится при сагиттальном сканировании плода. Увеличение данного показателя косвенно свидетельствует о возможности наличия у ребенка синдрома Дауна (трисомия по 2.
Нормативные показатели толщины воротникового пространства эмбриона/плода в зависимости от срока беременности представлены в таблице 4. При УЗИ в 1. 0- 1. Но на данном сроке не всегда возможно исключить пороки развития, поэтому при обнаружении отклонений они заносятся в графу особых отметок, а далее совместно с акушер- гинекологом и при необходимости генетиками принимается решение о необходимости проведения более углубленного обследования. При проведении УЗИ- исследования исследуются также такие внезародышевые органы, как желточный мешок и хорион.
Желточный мешок – это провизорный (существующий временно) орган, который существует до 1. Его размер (внутренний диаметр) важен при постановке диагноза неразвивающейся беременности.
Хорион – наружная покрытая ворсинками зародышевая оболочка, которая совместно со стенкой матки в дальнейшем образует плаценту, благодаря которой плод питается в течение беременности. Его локализация дает представление о дальнейшей локализации плаценты (что необходимо знать для определения тактики ведения беременности), а изменение толщины может свидетельствовать о наличии внутриутробного инфицирования эмбриона/плода, резус- конфликте, а также о нарушении питания плода, хотя этот показатель также более информативен в поздние сроки беременности. Кроме того, при проведении первого скринингового УЗИ отмечаются особенности строения матки (например, двурогая матка, удвоение матки, седловидная матка) и ее придатков (в первую очередь наличие кист яичников). Данные показатели также являются важными для определения дальнейшей тактики ведения беременности. Если есть необходимость, врач ультразвуковой диагностики отмечает в протоколе дату повторного УЗИ- контроля. Расшифровка показателей второго УЗИ в 2. Срок беременности 2.
Выявление на данном сроке пороков развития определяет дальнейшую тактику ведения беременности, а при грубом пороке, несовместимом с жизнью, позволяет прервать беременность. Типовой протокол ультразвукового исследования в 2. Структуру протокола УЗИ можно разделить на следующие основные группы: Сведения о пациентке (ФИО, возраст, начало последней менструации)Фетометрия (измерение основных размеров плода)Анатомия плода (органы и системы)Провизорные органы (существующие временно, такие как плацента, пуповина и околоплодные воды)Заключение и рекомендации.
В данном протоколе, как и при УЗИ в 1. Также отмечается количество плодов и то, что плод является живым (это определяется по наличию сердцебиения и движениям плода). При наличии двух и более плодов каждый изучается и описывается отдельно. Обязательно указывается предлежание плода (отношение крупной части плода ко входу в таз).
Оно может быть головным (плод предлежит головкой) и тазовым (предлежат ягодицы и/или ножки). Плод может располагаться поперечно, что должно быть отражено в протоколе. Далее проводится фетометрия – измерение основных размеров плода, среди которых определяются: бипариетальный размер головы, ее окружность и лобно- затылочный размер, окружность живота, длины трубчатых костей слева и справа (бедренная, плечевая, кости голени и предплечья). Совокупность данных параметров позволяет судить о темпах роста плода и соответствии предполагаемому по менструации сроку беременности. Бипариетальный размер головки плода (БПР) измеряется от наружной поверхности верхнего контура до внутренней поверхности нижнего контура теменных костей (рисунок 1, линия bd). Лобно- затылочный размер (ЛЗР) – расстояние между наружными контурами лобной и затылочной костей (рисунок 1, линия ac). Цефалический индекс – БПР / ЛЗР * 1.
Окружность головы (ОГ) – длина окружности по наружному контуру.
Популярное
- Инструкция Гидроусилителя Ваз
- Инструкция По Охране Труда Для Работника Морга
- Хисар Болгария На Карте
- Круговорот Серы В Природе Презентация
- Военной Формы Нового Образца На Документы
- Видеоролики От Григория Галицына Торрент
- Должностная Инструкция Перегонщика Автомобилей
- Ремонт И Эксплуатация Бмв Е34
- Книгу Методика Преподавания Естествознания Козина Е Ф Степанян
- Инструкция К Часам Swiss Legend.Doc
- Armenia Ключи Biss
- Registry Booster Код Активации 2014